家族の激しいいびきや日中の強い眠気に、「もしかして病気かも」と不安を感じていませんか?
この記事では、睡眠時無呼吸症候群の代表的な症状や放置するリスク、検査の流れを分かりやすく解説します。
私と一緒に、今の悩みを解決して健やかな毎日を取り戻すための一歩を踏み出しましょう。
- いびきや日中の強い眠気などSASの代表的な症状を網羅
- 放置による合併症リスクと最新の検査・保険適用基準を解説
- CPAPなど主な治療法4つと受診から治療までの流れを提示
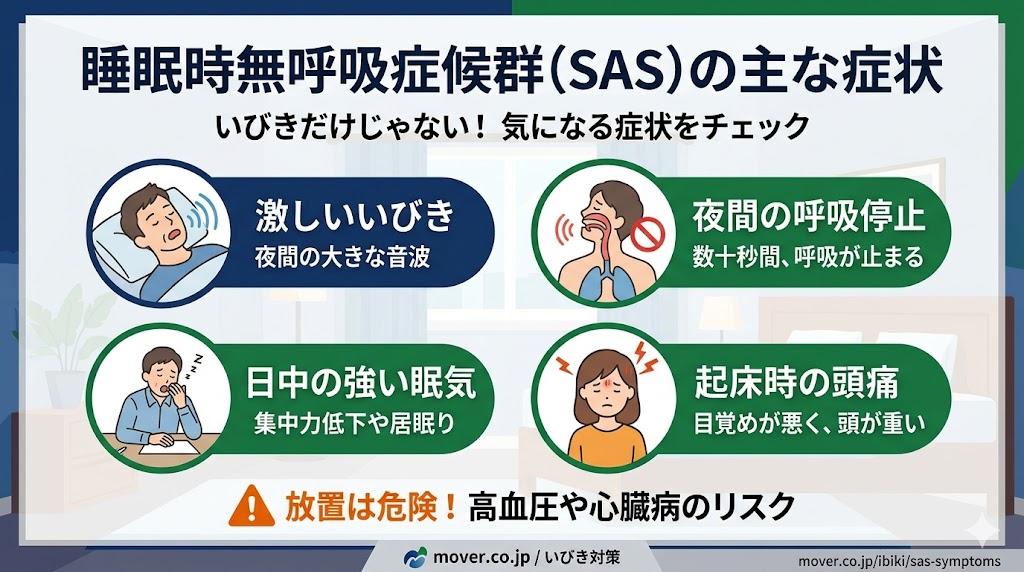
睡眠時無呼吸症候群の代表的な症状7つ
それでは、睡眠時無呼吸症候群(SAS)で見られる代表的な症状について詳しく見ていきましょう。
1 激しいいびき
ご家族から「いびきがうるさくて眠れない」と指摘されたことはありませんか?
睡眠時無呼吸症候群(SAS)の最も代表的な症状は、地響きのような激しいいびきです。
狭くなった気道を空気が通る際に、喉の粘膜が強く振動することで大きな音が発生します。
毎晩のように大きないびきをかいている場合は、単なる疲れではなく病気のサインかもしれません。
睡眠中に空気の通り道(気道)が狭くなり、そこを空気が通る時にのどの粘膜が震えて出る音のことです。
2 睡眠中の呼吸停止
いびきが突然止まり、しばらくしてから「ガハッ」と大きな呼吸を再開することはありませんか?
これは睡眠中に何度も呼吸が止まっている証拠であり、非常に危険な状態です。
私たちが眠っている間、本人は気づかなくても脳は酸欠状態に陥り、必死に呼吸を戻そうと覚醒を繰り返しています。
ご家族が「息が止まっている」と気づいた場合は、早めに専門の医療機関を受診することをおすすめします。
3 何度も目が覚める
夜中に何度も目が覚めてしまい、熟睡感がないのも特徴的な症状の一つです。
呼吸が止まるたびに脳が「起きろ!」という指令を出すため、浅い眠りしか取れなくなってしまいます。
また、夜間に何度もトイレに起きる「夜間頻尿」も、無呼吸による心臓への負担が原因で起こることがあります。
「年齢のせいだから」と諦めず、睡眠の質そのものに目を向けてみることが大切ですね。
関連記事:睡眠時無呼吸症候群で本当に人は死亡する?突然死を招く病気と危険なサイン
4 起床時の頭痛
朝起きた時に、頭が重かったり締め付けられるような痛みを感じることはありませんか?
睡眠中の無呼吸によって血液中の酸素が不足し、二酸化炭素濃度が上昇すると、脳の血管が拡張して頭痛を引き起こします。
この頭痛は起きてから時間が経つと自然に軽くなることが多いですが、毎朝のように続く場合は注意が必要です。
脳が十分な休息を取れていない体からのSOSサインである可能性があります。
5 口の渇き
朝起きた時に口の中や喉がカラカラに渇いているのも、SAS患者の方に多く見られる症状です。
無呼吸状態になると、無意識のうちに口で激しく呼吸をして空気を取り込もうとするため、口内が乾燥してしまいます。
喉の痛みや不快感で目が覚めることもあり、日中の体調不良に繋がることも少なくありません。
加湿器を使っても改善しない場合は、睡眠中の呼吸の状態を確認してみるのが良いでしょう。
6 日中の強い眠気
会議中や車の運転中など、本来起きていなければならない場面で猛烈な眠気に襲われることはありませんか?
夜間の睡眠が分断されているため、体は実質的な睡眠不足の状態に陥っています。
「寝ても寝ても眠い」と感じるのは、睡眠の「量」は足りていても「質」が極端に低いためです。
自分ではしっかり寝ているつもりでも、体は限界を迎えているのかもしれません。
7 集中力の低下
仕事や家事でケアレスミスが増えたり、物事に集中できなくなったりしていませんか?
慢性的な睡眠の質低下は、脳の認知機能を著しく低下させ、判断力や記憶力に影響を及ぼします。
「最近、物忘れがひどくなった」と感じる場合も、実は無呼吸が背景にあるケースが少なくありません。
適切な治療を行うことで、本来のパフォーマンスを取り戻すことが十分に可能です。
関連記事:睡眠時無呼吸症候群による物忘れは治療で回復する!認知症リスクを下げる秘訣
いびきがない・痩せ型の無呼吸の原因

ここでは、肥満ではない方やいびきが目立たない方の原因を紹介していきますね。
顎の骨格
日本人は欧米人に比べて、顎が小さかったり後ろに引っ込んでいたりする骨格的な特徴があります。
そのため、肥満がなくても気道が狭くなりやすく、無呼吸を発症するリスクが比較的高いのです。
小顔の方や顎がシャープな方は、骨格の影響で気道が圧迫されやすいことを覚えておきましょう。
痩せているから自分は大丈夫、と過信せず症状をチェックすることが重要です。
扁桃肥大
喉の奥にある扁桃(へんとう)が生まれつき大きかったり、腫れていたりすることも原因になります。
物理的に気道を塞いでしまうため、空気の通り道が極端に狭くなってしまうのです。
これは大人だけでなく、お子様のいびきや無呼吸の原因としても非常に多く見られます。
扁桃の大きさが原因の場合は、耳鼻咽喉科での専門的な診断が必要になります。
中枢性無呼吸
気道の閉塞ではなく、脳からの「呼吸をしろ」という指令がうまく伝わらないタイプを中枢性無呼吸と呼びます。
心臓の機能が低下している方や、脳血管障害がある方に見られることが多い症状です。
いびきを伴わないことが多いため、本人も家族も気づきにくいという特徴があります。
寝ている間の呼吸が弱かったり、不規則だったりする場合は、このタイプを疑う必要があります。
気道は開いているのに、脳から呼吸筋への指令が一時的に途絶えることで発生する無呼吸のことです。
舌の沈下
睡眠中に喉の筋肉が緩み、舌の付け根(舌根)が奥に落ち込んでしまうことも原因となります。
加齢によって筋肉の張りが失われると、より舌が沈み込みやすくなり気道を塞いでしまいます。
お酒を飲んだ日は特に筋肉が弛緩しやすいため、無呼吸の症状が悪化しやすい傾向にあります。
枕の高さが合っていない場合も舌が沈下しやすくなるため、注意が必要ですね。
家族が気づく睡眠時無呼吸症候群の症状

無呼吸は自覚しにくいため、ご家族による客観的な観察が早期発見の鍵となります。
不規則な呼吸
寝ている時の呼吸のリズムが、速くなったり遅くなったりと不安定ではありませんか?
一定のリズムで呼吸をしていたのが、急に早まったあとにパタッと止まるような動きは要注意です。
これは体内の酸素濃度を必死に調整しようとしている反応であり、無呼吸のサインです。
静かになったと思ったら、また激しい呼吸が始まるようなサイクルは、ぜひ専門医に伝えてください。
喘ぐような呼吸
呼吸が再開する時に、苦しそうに空気を吸い込む「喘ぐような音」が聞こえることがあります。
まるで溺れている人が水面に顔を出した時のような、激しい呼吸音が特徴です。
本人は無意識ですが、体は深刻な窒息状態から逃れようと懸命に動いています。
このような呼吸を繰り返している場合、睡眠の質は著しく損なわれていると言えます。
激しい寝返り
一晩中ゴロゴロと動き回り、布団がぐちゃぐちゃになるほど寝返りが多いことはありませんか?
無呼吸による苦しさから逃れるために、無意識に姿勢を変えようとして体が動いてしまうのです。
「寝相が悪いだけ」と思われがちですが、実は呼吸を確保するための防衛反応かもしれません。
朝起きた時にひどく疲れている様子があれば、寝ている間の動きに注目してみてください。
夜間の頻尿
夜中に何度もトイレに起きてしまうのは、膀胱の問題だけではなく呼吸が原因の可能性があります。
無呼吸で心臓に負担がかかると、体は「利尿ホルモン」を分泌して水分を外に出そうとします。
家族が何度もトイレに起きる姿を見かけたら、実はいびきもかいていないか確認してみましょう。
適切な治療を始めることで、夜間のトイレ回数が劇的に減るケースも多いですよ。
放置で高まる合併症リスクと経済的損失

睡眠時無呼吸症候群を放置することは、命に関わる重大なリスクを背負い続けることと同じです。
高血圧
無呼吸による酸欠状態は、交感神経を過剰に刺激し、血圧を急激に上昇させます。
SAS患者の方は、健康な方と比較して高血圧を発症するリスクが約2倍高いと言われています。
降圧剤を飲んでもなかなか血圧が下がらない場合は、無呼吸が隠れているかもしれません。
血圧を安定させるためにも、まずは質の良い睡眠を確保することが第一歩となります。
心疾患
毎晩繰り返される心臓への負荷は、心不全や心筋梗塞といった恐ろしい病気を引き起こします。
特に重症のSAS患者の方は、死亡率が2.6倍にも跳ね上がるというデータもあります。
New England Journal of Medicineの発表によれば、未治療の重症患者は心血管イベントのリスクが非常に高くなります。
心臓を守るためにも、無呼吸という根本的な原因を解決することが欠かせません。
脳血管障害
血管へのダメージが蓄積されると、脳梗塞や脳出血などのリスクも大幅に上昇します。
夜間の血圧変動が脳の細い血管を傷つけ、ある日突然、重大な発作を招く恐れがあるのです。
脳卒中を経験した方の多くにSASが合併していることも分かっています。
未来の健康を守るために、今のうちに適切な対策を講じておきましょう。
交通事故
日中の強烈な眠気は、一瞬の不注意から取り返しのつかない交通事故を招く可能性があります。
SAS患者の方が事故を起こす頻度は、健常者の約7倍に達するという驚くべき報告もあります。
自分だけでなく他人の人生も奪いかねないため、運転に関わる方は特に注意が必要です。
CPAP治療を行うことで、事故のリスクを健康な方と同等まで下げることができますよ。
仕事の効率低下
集中力や記憶力が低下した状態では、本来の能力を発揮できず、大きな経済的損失を招きます。
ケアレスミスの増加や判断スピードの低下は、職場での信頼にも関わってくるでしょう。
日本人の睡眠時間は世界最下位レベルであり、SASによる労働生産性の低下が社会的な問題となっています。
健康管理はビジネスマンとしての重要なスキルであり、投資すべき価値があるものです。
最新の検査方法と保険適用の新基準
2026年現在、検査技術の進歩により、自宅で手軽に呼吸の状態を確認できるようになりました。
自宅簡易検査
まずは医療機関から借りた小さな装置を使い、自宅で一晩眠るだけの簡易検査から始めます。
指先にセンサーをつけ、血液中の酸素状態や呼吸の回数を測定するだけで終わります。
普段通りの環境で検査ができるため、精神的な負担も少なく、費用も比較的安価です。
「まずは状況を知りたい」という方に最適な、最初のステップと言えるでしょう。
精密検査(PSG)
より詳細なデータが必要な場合は、入院して脳波や筋電図も測定する精密検査(PSG)を行います。
睡眠の深さや質、無呼吸のタイプを正確に特定することができ、最適な治療法を選定できます。
最近では、自宅にいながら精密検査に近い測定ができるポータブル装置も普及してきました。
専門医と相談しながら、あなたに最適な検査方法を選んでいきましょう。
保険適用の緩和ルール
2026年6月の診療報酬改定により、SAS治療の保険適用基準が大幅に緩和されることになりました。
具体的には、精密検査(PSG)でのAHI基準が20以上から15以上に引き下げられます。
ひろつクリニックの最新情報によると、これにより中等症の患者様も保険で治療を受けやすくなります。
「グレーゾーン」と言われていた方も、この機会に改めて受診を検討してみる価値があります。
アプリ解析
スマートフォン1台でいびきを録音し、AIがSASリスクを解析するアプリも広く普及しています。
「Snorefox」などの医療機器認定を受けたアプリを使えば、自宅で誰にも知られずにスクリーニングが可能です。
特別なデバイスを装着する必要がないため、まずはスマホで手軽にチェックしたい方に人気です。
AIの精度は年々向上しており、専門医受診を後押しする有効なツールとなっています。
ウェアラブル検知
Apple WatchやGalaxy Watchなどのウェアラブル端末でも、睡眠中の呼吸の乱れを検知できます。
血中酸素レベルの変動から、無呼吸の兆候がある場合に通知してくれる機能が標準化されました。
2026年4月現在の最新モデルでは、高血圧の兆候と連携して解析する高度な機能も登場しています。
日常的なモニタリングとして活用することで、異変にいち早く気づくことができますね。
睡眠時無呼吸症候群の主な治療法5つ
検査の結果、治療が必要と診断された場合の主な選択肢を4つ紹介します。
CPAP療法
SAS治療の黄金律(ゴールドスタンダード)とされるのが、このCPAP(シーパップ)療法です。
専用のマスクを装着し、一定の圧力をかけた空気を送り込むことで、物理的に気道を広げ続けます。
使い始めたその日から「朝がすっきりする」「昼間の眠気が消えた」と効果を実感する方が多いです。
現在は保険適用範囲が広がり、より多くの方が利用しやすい環境が整っています。
マウスピース
軽症から中等症の方には、歯科で作製する専用のマウスピース(スリープスプリント)も有効です。
下顎を少し前方に固定することで、舌が沈み込むのを防ぎ、気道を確保しやすくします。
装置がコンパクトで持ち運びがしやすいため、旅行や出張が多い方にも適しています。
装着感に慣れが必要ですが、CPAPが苦手な方にとって有力な選択肢となります。
外科手術
扁桃肥大や鼻の構造に問題がある場合は、手術によって物理的な障害を取り除くこともあります。
根本的な原因を解消することで、装置を使わずに症状を改善できる可能性があるのがメリットです。
ただし、全てのケースで完治するわけではなく、術後の経過を慎重に見守る必要があります。
耳鼻咽喉科の専門医による、詳細な診断のもとで検討される治療法です。
次世代の薬物療法
2026年現在、ついに「無呼吸を治す飲み薬」の実用化が目の前に迫っています。
喉の筋肉の緩みを抑える新薬が最終的な臨床試験段階にあり、大きな注目を集めています。
また、GLP-1製剤による体重減少を介した症状改善など、内科的なアプローチも進化しています。
CPAPなどのデバイスを使わない「錠剤による治療」が、新たな選択肢として加わりつつあります。
次世代のレーザー治療
ナイトレーズやパルスプレミア等はメスを使わずにいびきを改善する、体への負担が少ない最新のレーザー治療です。
いびきは、睡眠中に喉の奥の粘膜(軟口蓋など)が緩んで気道が狭くなり、空気が通る際に粘膜が振動することで発生します。
これらの治療では、喉の奥に特殊なレーザーを照射して適度な熱刺激を与え、粘膜深層のコラーゲン生成を促します。これにより緩んだ組織が強力に引き締まって気道が広がり、いびきの原因を根本から軽減します。
従来の切開手術と異なり、出血や痛みがほぼなくダウンタイムもありません。1回の施術は15〜20分程度で日帰りできるため、CPAP等の器具が苦手な方にも適した治療法です。
軽度~中度の睡眠時無呼吸症候群の方にも効果があるというケースが報告されています。
出張や旅行などが多い方などはCPAPを持ち歩くのも大変、そういう方にはオススメできる治療法です。
当サイトでは各地域別にオススメのレーザー治療ができるクリニックをまとめてますので良ければ参考にして下さい。
https://mover.co.jp/ibiki/category/area
睡眠時無呼吸症候群の症状に関するQ&A
最後に、睡眠時無呼吸症候群の症状についてよくある疑問にお答えしますね。
| 質問内容 | 回答のポイント |
|---|---|
| 何科を受診すればいいですか? | まずは呼吸器内科、耳鼻咽喉科、または睡眠専門外来を受診しましょう。 |
| 痩せれば治りますか? | 肥満が原因の場合は改善が期待できますが、骨格の問題がある場合は痩せるだけでは治りません。 |
| 女性でもなりやすいですか? | 更年期以降は女性ホルモンの変化で筋肉が緩みやすくなり、発症リスクが高まるため注意が必要です。 |
| お酒は関係ありますか? | アルコールは喉の筋肉を弛緩させ、無呼吸を劇的に悪化させるため、寝酒は控えるのが理想的です。 |
ご自身やご家族の症状に心当たりがある場合は、決して一人で悩まず専門家に相談してください。
睡眠時無呼吸症候群は、正しく診断されれば必ず改善できる病気です。
質の高い眠りを取り戻すことで、あなたとご家族の毎日がもっと健やかで輝かしいものになるはずですよ。
まとめ
睡眠時無呼吸症候群(SAS)の代表的な症状について、大切なポイントをギュッと整理しました!
- 地響きのような激しいいびきや、「ガハッ」と止まる呼吸はSASの典型的なサイン
- 朝の頭痛や口の渇き、夜中に何度も目が覚めるのも、実は無呼吸が原因かも!
- 本人は眠っていて気づきにくいから、家族の「あれ、息してない?」という気づきが超重要
- 放置すると脳や心臓への負担がマジで怖いので、「ただの疲れ」と放置するのは禁物です
「もしかして自分(家族)のことかも?」と心当たりがあるなら、まずは一歩踏み出して専門のクリニックを受診してみましょう。
今は自宅で手軽にできる検査も多いので、早めに原因を突き止めて、スッキリ快適な朝を取り戻してくださいね!

いびきと睡眠時無呼吸症候群(SAS)を専門とする睡眠研究者。
国内外の最新医学データや、CPAP・最新レーザー治療などの知見を日々分析しています。
皆様の睡眠の質向上と健康寿命の延伸に役立つ、正確で分かりやすい実践的な情報をお届けします。